| 睡眠時無呼吸症候群 (SAS) の診療ガイドライン2020 | より引用 |
いびきの原因
いびきは、あおむけになったときに何らかの原因で舌の根元の落ち込みなどにより、気道が狭くなることで起こります。そして、狭くなった気道を空気が通る際に周囲の粘膜が振動して“いびき”が起こります。
| □ | 口での呼吸 | |
| □ | 花粉症やアレルギー性鼻炎 | |
| □ | 飲酒 | |
| □ | 疲れ | |
| □ | 閉塞性睡眠時無呼吸症 |
そのほか肥満もいびきの原因になりますので、肥満を解消することで改善することが期待できます。肥満があると舌の根元やのどの奥の部分に脂肪がついて気道が狭くなります。一方、肥満がなくてもいびきをかくケースもあります。特にあごの小さい方は気道が細い傾向があるので、いびきをかきやすいといえます。
また、加齢によって舌やのどの筋肉が衰えて、舌の根元が落ち込みやすくなったり、のどの奥の部分が十分に開きづらくなることもあります。このような場合は、睡眠の質を上げるための生活習慣の改善に取り組むことが効果的だと考えられます。
(NHK きょうの健康 より)
SASとはどのような疾患ですか?
睡眠時無呼吸症候群 (SAS) とは睡眠関連呼吸障害に含まれる病態です。SAS には閉塞性睡眠時無呼吸症候群 (OSAS) と中枢性睡眠時無呼吸症候群 (CSAS) があります。
睡眠関連呼吸障害 (SRBD) を AHI (apnea hypopnea index) ≧15で定義すると、その有病率は 50歳代の女性で10%弱、男性で10〜20%程度とされる。
閉塞性睡眠時無呼吸 (OSA) はどのようにして起こるのでしょうか?
狭い上気道が覚醒中に閉塞しないのは、上気道開大筋群が気道の閉塞を防いでいるからです。しかし、睡眠中は筋トーヌスが低下し、加えて吸気に伴う上気道内の陰圧に対する上気道開大筋群の代償機構が不十分であれば上気道は閉塞します。
OSA の発症に関連する主な因子には、肥満、性差、加齢があり、頭蓋顎顔面形態や上気道軟部組織の増大なども関連するが、最も重要な因子は肥満です。
SASの臨床症状
 |
|
| □ 毎晩いびきをかく □ 呼吸が止まっていると指摘される | |
| □ 熟睡感がない □ 頭痛がする | |
| □ いつも眠く、疲れて集中できない □ 事故を起こしそうになった |
以上の症状がもしあれば、あなたは睡眠呼吸障害 (sleep disordered breathing:SDB) かも知れません。
睡眠呼吸障害の多くはいびきを伴い、閉塞性睡眠時無呼吸症候群、中枢性睡眠時無呼吸症候群、睡眠関連低換気障害群、睡眠関連低酸素血障害に分類される。ほとんどが上気道の閉塞が主因で起きる閉塞性睡眠時無呼吸症候群です。成人の約5%に眠気を伴う閉塞性睡眠時無呼吸 (obstructive sleep apnea:OSA) が存在する。
閉塞性睡眠時無呼吸症候群 (obstructive sleep apnea syndrom : OSAS)
眠っている間に上気道(とくに咽頭部)の狭窄・閉塞を繰り返し、呼吸努力の増大にもかかわらず無呼吸や低呼吸がみられる病態です。
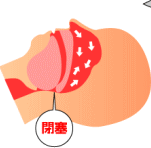
ふつう仰向けで寝ると、舌根部が後下方へ下がってのどが狭くなります。眠ると筋肉がゆるんで、のどはさらに狭くなります。健康な人でも、アルコールを飲んで寝たとき、過労のとき、睡眠薬を服用したときなどには、いびき・無呼吸がみられます。 閉塞性睡眠時無呼吸障害の患者さんは、上気道(鼻〜のど)に形態的あるいは機能的な異常があり、睡眠中に上気道が狭くなりやすい。狭くなった上気道を空気が通るときに出る音が鼾 (いびき) であり、いびきは睡眠中に上気道が狭い証拠です。
上気道の閉塞のために頻回に呼吸停止するのみならず、血中酸素飽和度の低下と頻回に睡眠の分断を来たすことによって日中の眠気に加え、高血圧、不整脈、虚血性心疾患、心不全、脳血管障害、食道・胃逆流症など種々の合併症のリスクが生じてきます。
![]()
いびきと無呼吸が疑われたら
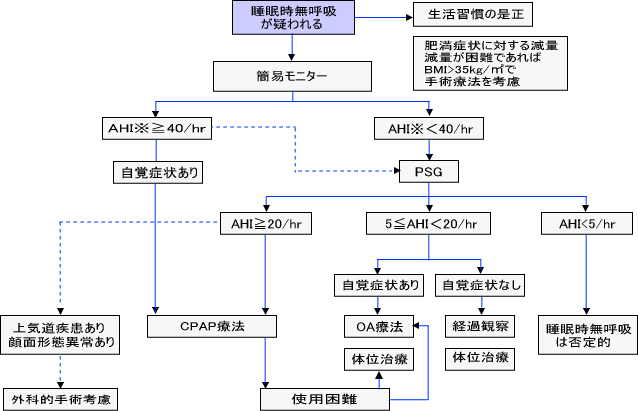 |
| 図 保険診療を考慮した睡眠時無呼吸の診断と治療のアルゴリズム |
| ※ | : | AHIには PSGのAHI, 簡易モニターの respiratory event index (REI), oxygen desaturation index が含まれる |
| 点線 | : | 考慮してよい検査または治療選択肢 |
| OA | : | 口腔内装具 (oral appliance) |
(睡眠時無呼吸症候群(SAS)の診療ガイドライン2020より引用, 一部改変)
簡易モニター検査でREI 40以上で自覚症状あり、PSG 検査でAHI 20以上は中等症以上の無呼吸症で CPAP の適応です。AHI 5〜20で自覚症状があれば口腔内装具 (OA) 治療、なければ経過観察となります。
![]()
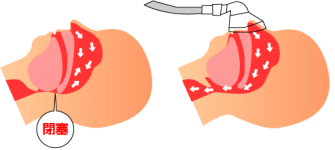
持続気道陽圧 (CPAP) 療法は、成人の閉塞性睡眠時無呼吸症 (OSA) に対する第一選択治療です。この治療法は夜間睡眠中の気道閉塞に対する対症療法のひとつで、鼻マスクから空気を送り込んで圧力をかけて気道を閉じないようにします。ただし、鼻呼吸ができない方は苦しくて睡眠中に鼻マスクを外してしまうので、鼻炎の治療や鼻腔形態異常の改善手術 ( sleep surgery ) を要します。
 |
 |
CPAP 療法によって睡眠中に気道が閉じなくなるため、いびきや無呼吸・低呼吸による酸素不足が解消されて睡眠の質を向上させることができます。また、閉塞性睡眠時無呼吸障害による高血圧症や狭心症、心筋梗塞といった循環器の病気など、合併症を予防することができます。CPAP 療法中は月1回の外来受診を要します。
口腔内装具 (OA) は、上顎スプリントに対し、下顎スプリントが前方位をとった状態で結合された構造で、下顎を前方に移動し、上下顎の前歯を合わせるような状態で就寝時にこの装具を装着することによって、いびきや無呼吸が軽減します(有効率40〜65%)。この装具は口腔内装具治療が可能な歯科医院で、個々の上下顎に合わせて作ってもらいます。口腔内装具の適応は、無呼吸低呼吸指数(AHI)が5〜20/hrの軽症OSAで症状がある場合です。医師の紹介状があれば保険診療が可能です。
治療の基本は日常生活改善
CPAP の閉塞性睡眠時無呼吸障害に対する有効性は明らかですが、本治療法はあくまでも対症療法であり根治的治療ではありません。一生使い続けるわけにもいきません。患者は肥満に加えて高脂血症、糖尿病、循環器系疾患など、生活習慣病を併せもっていることが多く、積極的な減量が必要です。また、喫煙は閉塞性睡眠時無呼吸障害や生活習慣病の増悪因子ですので禁煙も有効です。さらに、飲酒や睡眠薬の服用、過労は上気道の筋力が低下するので、それらを避けることが必要です。
幼小児では口蓋扁桃、咽頭扁桃(アデノイド)の摘出術で睡眠中のいびき・呼吸障害は劇的に改善します。一方成人では、鼻腔や咽頭の形態的な異常を改善させる手術 (鼻中隔湾曲矯正術、鼻甲介切除術、口蓋垂軟口蓋咽頭形成術) の有効例は約半数です。したがって成人の場合は手術だけでは無理で、日常生活改善や CPAP、口腔内装具 (OA) 治療を組み合わせていくことが必要です。
まずは自宅で簡易モニター検査を!
心当たりの方は、お気軽にお申し出下さい。自宅で簡易に自然な睡眠呼吸状態を検査することができます。2夜連続で記録した睡眠データを即日解析し、結果報告と治療方針を説明します。
| このページの先頭に戻る |
